Как война с микробами уничтожает наш естественный иммунитет
Экология здоровья: Мы поверили в дезинфекцию, вооружились антибиотиками и вакцинами и уничтожаем вирусы и бактерии, не замечая, что тем самым наносим непоправимый ущерб самим себе.
Организм человека — это огромный зоопарк, и по разнообразию биологических видов он не уступит лесам Амазонки. Вообразите только: на каждую человеческую клетку нашего тела приходится десять клеток-«сожителей», то есть микроорганизмов. И все они играют свою партию в концерте нашего здоровья.
Крах гигиены
Никто не спорит, что соблюдение принципов гигиены — одно из важнейших достижений цивилизации. Но, похоже, война с микробами стала самоцелью медицины, и ситуация уже вышла из-под контроля.
Мы поверили в дезинфекцию, вооружились антибиотиками и вакцинами и уничтожаем вирусы и бактерии, не замечая, что тем самым наносим непоправимый ущерб самим себе.
Подписывайтесь на наш аккаунт в INSTAGRAM!
Сумеет ли человек XXI века остановить фармагеддон, который подняли на свои знамена нечистые на руку врачи, и уберечь свой естественный иммунитет?
Берт Эхгартнер — австрийский независимый научный журналист, обладатель премии Немецкой экологической организации (DUH) за лучшее журналистское произведение. В сфере его профессионального интереса неизменно оказываются проблемы здравоохранения и современная медицина — как официальная, так и альтернативная. В середине марта выходит русскоязычный перевод его книги «Крах гигиены. Как война с микробами уничтожает наш иммунитет»
ВСЕ БОЛЕЗНИ НАЧИНАЮТСЯ В КИШЕЧНИКЕ
Помимо применения антибиотиков, в настоящее время обсуждается и много других принципиальных вопросов, имеющих отношение к медицине. Такое ощущение, что после долгих лет молчания рухнули какие-то препоны в мыслительной сфере. Открытие микробиома подействовало как катализатор, который позволил взглянуть на определенные феномены с новой точки зрения.
Гиппократ, отец современной медицины, еще 2500 лет назад писал, что «все болезни начинаются в кишечнике». О сотне триллионов микробов, которые там обитают, он не имел ни малейшего представления, но то, что он был прав в своих взглядах, становится все очевиднее.
Многие люди выступают в защиту природы и за сохранение многообразия видов. Однако потребовалось очень долгое время, чтобы люди начали понимать, что каждый из нас носит в себе биотопы (заселенные живыми организмами участки пространства), которые тоже находятся под угрозой. Тем временем исследователи ставят опыты, в том числе на самих себе, и экспериментируют с различными диетами, наблюдая их влияние на бактерии.
Джеф Лич, ученый, с которым я недавно познакомился, живет много месяцев в году в Танзании, в саванне, вместе с небольшим народом хадза, чтобы исследовать, как изменится микробиом человека, если он будет жить как в каменном веке. Лич сам является объектом собственного эксперимента — он живет как хадза, охотится с ними, ест ту же добычу, что и они, мед и ягоды, а на десерт — жирные личинки насекомых. Он даже снова начал курить, так как у хадза есть обычай — по вечерам сидеть всем вместе и курить определенные травы.
Другие исследователи использовали себя и прочих добровольцев в качестве подопытных кроликов, чтобы детально изучить воздействие различных антибиотиков на флору кишечника.
При этом выяснилось, что антибиотик клиндамицин оказывает разрушительное действие, особенно на группу бактероидов, и резко снижает их биологическое разнообразие. Бактероиды относятся к числу наиболее важных и самых многочисленных видов в толстой кишке. Но даже спустя два года после проведенного курса лечения антибиотиками их состав не восстановился.
Антибиотик ципрофлоксацин, который в основном используется для лечения инфекций мочевых путей и воспалений околоносовых пазух, в течение трех дней очень сильно сокращает многообразие видов в кишечнике.
Британская исследовательница Аланна Коллен в своей интересной книге «Тихая власть микробов» даже сообщает об одном исследовании детей, у которых ученые не смогли найти какую-либо бактериальную ДНК после приема нескольких антибиотиков. Это значит, что микробиом, который сейчас многие считают своим собственным органом, у этих маленьких детей был полностью разрушен.
МЛАДЕНЦЫ С ДИАБЕТОМ
Все эти исследуемые вопросы касаются неотложных проблем нашего времени, таких как огромный рост числа аутоиммунных заболеваний, в том числе диабета I типа, при котором иммунная система разрушает эндокринные клетки поджелудочной железы в так называемых островках Лангерганса.
Заболеваемость диабетом I типа в развитых странах удваивается каждые 20 лет. Наиболее затронутой возрастной группой являются дети младше пяти лет. Повседневная жизнь диабетика наполнена математикой: вы должны постоянно делать себе уколы, измерять уровень сахара в крови, взвешивать каждую порцию макарон или соусов, переводить все углеводы пищи в хлебные единицы и вычислять соответствующее количество инсулина.
У родителей детей-диабетиков нет ночи, чтобы спать. Они должны просыпаться поздно ночью, измерять сахар в крови, чтобы не допустить превышения уровня сахара или чего-нибудь еще более опасного.
Если больные диабетом по ошибке получат излишнее количество инсулина, то им угрожает «гипо» (гипогликемия), то есть резкое падение сахара, что может привести к потере сознания и коме — так называемому гипогликемическому шоку. Многочисленные исследования показывают, что состояния «гипо» резко повышают опасность развития старческого слабоумия, так как мозг очень чувствителен к периодам гипогликемии.
Причиной возникновения диабета I типа является «распущенная» иммунная система, которая атакует ваше собственное тело. Но почему иммунная система сходит с ума?
Может быть, потому, что организм потерял полезные бактерии? Или сформировалось слишком мало регуляторных Т-клеток, и взаимосвязи были ограничены, а мы еще об этом не знаем? Микробы, живущие в нас, вместе имеют около 20 миллионов генов, посредством которых они вмешиваются в организм. Так что требуется еще много работы, чтобы понять даже самые важные связи.
Причиной собственного эксперимента Джефа Лича послужила болезнь его дочери, которая с трех лет страдает этой аутоагрессивной формой диабета. Джеф — антрополог со степенью Лондонской высшей школы гигиены. Из-за болезни дочери его отношение к профессии изменилось, и он сделал объектом своей исследовательской деятельности завораживающий мир микробов.
«Что-то в нашем западном образе жизни полностью вышло из-под контроля — с нашей медициной, нашим питанием, с нашими иммунными функциями, — сказал Лич во время одного из наших разговоров, которые он вел со мной из саванны по скайпу, через спутник. — В моей работе здесь, живя как человек каменного века, я надеюсь найти ответы, которые смогу взять с собой домой».
Домой — это к его дочери, которая сейчас учится в Канаде.
«Я много думал о том, что мы с ней сделали не так. Маленькой она много болела и постоянно принимала антибиотики. Я часто задаю себе вопрос: если бы я тогда обладал моими нынешними знаниями, стали бы мы так поступать с ее микробиомом?»
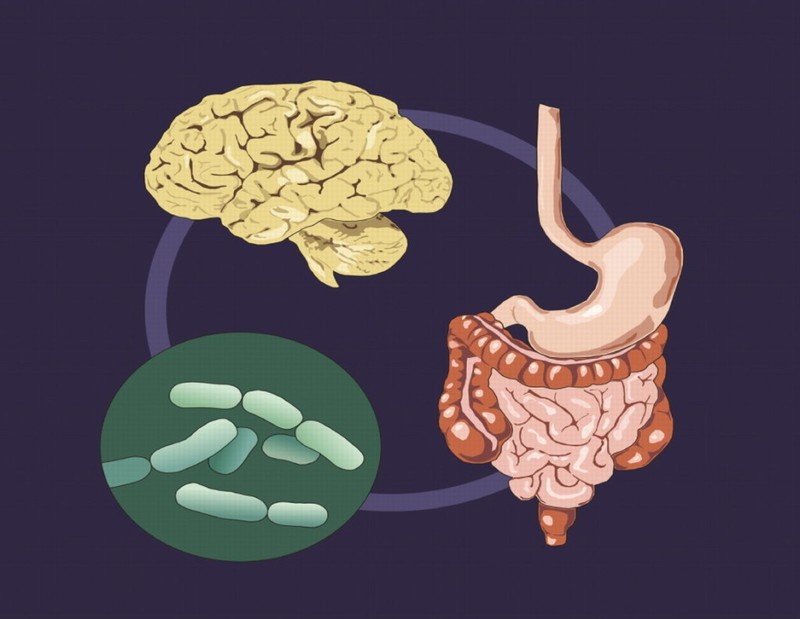
СВЯЗЬ МЕЖДУ ЖЕЛУДКОМ И МОЗГОМ
Все чаще «ось MGB», указывающая на прочную связь трех важнейших областей в организме, оказывается в самом центре медицинских исследований. Аббревиатура MGB означает «микробиота, кишечник, мозг» (microbiota, gut, brain), то есть постулирует связь микробиома и кишечника, самого крупного и важного органа иммунной системы, с нервной системой и мозгом.
Микробы регулируют функцию кишечника и здоровье. Находится все больше доказательств, что они влияют также на иммунную и нервную системы и на распространение потока информации во всех направлениях.
Лучшие публикации в Telegram-канале Econet.ru. Подписывайтесь!
Это происходит незаметно для нас, пока мы здоровы. Но как осуществляется регуляция при многочисленных заболеваниях, во время которых могут возникать хотя бы временные воспалительные процессы, задевающие мозг? Есть много свидетельств, что и здесь ось MGB играет решающую роль.
В настоящее время в разных странах изучаются болезни, которые на первый взгляд никак не связаны, но могут иметь общие корни. К ним относятся аутизм, СДВГ (синдром дефицита внимания и гиперактивности), рассеянный склероз и различные психические расстройства.
Связь между мозгом и кишечником кажется на первый взгляд абсурдной.
Но не случайно в разговорном немецком языке иногда употребляются выражения «решение из кишки» или «чутье животом» (напоминающие русское «нутром чую»).
Нигде в организме, кроме головного и спинного мозга, нет такого скопления нервных клеток. «Брюшной мозг» человека содержит 500 миллионов нервных клеток — примерно столько же их имеет мозг собаки. Эволюционно «брюшной мозг» намного старше головного, но очень похож на него нейрохимически, то есть по типам клеток, гормонам и рецепторам. Кишечник обслуживает головной мозг и общается с ним. Общение ведется в обоих направлениях — кишечным бактериям тоже есть что сказать.
Например, оно происходит при образовании нейротрансмиссера серотонина, который играет важную роль в различных познавательных процессах, таких как обучение, но также отвечает за хорошее настроение и спокойный сон.
80% серотонина в нашем организме производится в кишечнике под наблюдением и с помощью бактерий.
Наряду с этим микробы производят и другие химические вещества, необходимые для функционирования нервной системы, в частности водонерастворимые липиды молекулярного размера, так называемые ганглиозиды. Они используются для строительства наружной мембраны (оболочки) нервных клеток.
Вполне возможно, что антибиотики могут влиять на эту чувствительную структуру, например препятствуя образованию серотонина или ганглиозидов.
«У взрослых это влияние может быть незначительным», — считает Мартин Блазер, — но ребенку, чей мозг активно развивается, оно способно нанести значительный вред. Например, многие исследования показывают, что аутичные дети часто имеют аномальные уровни серотонина».
БОЛЕЗНЬ КРОНА И ЯЗВЕННЫЙ КОЛИТ
При этих воспалительных заболеваниях кишечника иммунная система атакует собственный кишечник. Причины этого неизвестны. Возможно, играет роль отсутствие микробного поля, уничтоженного антибиотиками. Однако именно последние используются в терапии болезни Крона и язвенного колита, наряду с различными новыми лекарствами, направленными на успокоение иммунной системы.
Одно из самых крупных исследований по этой теме было проведено в Дании. Там за последние тридцать лет распространенность язвенного колита у детей в возрасте до 15 лет увеличилась более чем в два раза. А вспышки болезни Крона поражают сегодня в 15 раз больше детей, чем в середине 1980-х гг. Таким образом, поводов для поиска возможных триггеров более чем достаточно.
В период с 1995 по 2003 год в Дании родилось 577 000 детей. Все лекарственные назначения этих детей были зарегистрированы, как и все случаи возникновения воспалительных заболеваний кишечника на протяжении шести лет. Столь большая выборка позволила ученым исследовать в том числе и редко встречающиеся взаимосвязи.
В общей сложности за шесть лет язвенным колитом и болезнью Крона заболели 117 детей. В среднем во время постановки диагноза им было около трех с половиной лет. И здесь снова проявилась массивная корреляция с антибиотиками, особенно в случаях возникновения болезни Крона.
Риск заболевания у детей, принимавших до постановки этого диагноза антибиотики, был в три раза выше. Прослеживалась и четкая связь с дозами: каждый лишний назначенный курс антибиотиков повышал риск на 18%. Дети, получавшие антибиотики семь раз или больше, имели в семь раз больший риск заболеть кишечными воспалениями по сравнению с детьми, которые обошлись без этого средства.
Эти выводы и цифры рисуют нам картину, заслуживающую самого пристального внимания.
«А когда вы в последний раз слышали от вашего врача, что следующее назначение антибиотиков несет риск развития у ребенка астмы или болезни Крона?» — спрашивает Мартин Блейзер. Ответ — никогда.
Совсем недавно Блейзер присутствовал на одной конференции, где обсуждались подобные вопросы.
«Неожиданно поднялся врач, которого я не знал, и потребовал, учитывая всю полученную информацию, ввести для антибиотиков “предупреждение в черной рамке”».
Это самая строгая и бросающаяся в глаза форма предупреждения, которая может вводиться руководящими медицинскими органами для лекарств, выдаваемых строго по рецепту. Свое название она получила из-за обращающей на себя внимание черной рамки, внутри которой написано предупреждение.
Такие предупреждения касаются, например, возможных кровотечений при использовании средств, разжижающих кровь, или того, что данное средство ни в коем случае нельзя употреблять при наличии онкологических заболеваний, так как оно может способствовать росту опухоли.
В случае Германии это было бы «письмо с красной рукой», в котором фармацевты и различные медицинские управления и ведомства передают важную информацию. Примечательный символ — красная рука на лицевой стороне письма — предостерегает измученных постоянными стрессами врачей от того, чтобы отбросить конверт в сторону и оставить его без внимания.
«Подобные методы кажутся необходимыми, чтобы донести до народа серьезность положения», — говорит Блейзер. Под «народом» он подразумевает в первую очередь коллег, стойко игнорирующих его мнение по поводу использования антибиотиков.
ТЕСТ НА АНТИБИОТИКИ
Большинство врачей прочно усвоили еще со времен учебы в университете, что при бактериальных инфекциях следует применять антибиотики. Совсем недавно один молодой врач рассказывал мне, что неназначение антибиотиков при воспалении миндалин или среднего уха считалось, по мнению его профессора, серьезной профессиональной ошибкой.
Эти старые учебные методы крепко засели в головы, и одно только упоминание, что речь ведется о чем-то «бактериальном», является очевидной предпосылкой для назначения антибиотика.
Как же можно различить, является ли инфекция вирусной или бактериальной?
Производители медицинского оборудования облегчили эту задачу. Приходит ребенок с температурой в поликлинику. Возникает подозрение на бактериальную инфекцию дыхательных путей, или воспаление среднего уха, или аппендицит — сразу же в хорошо оборудованном кабинете берется так называемый CPR-тест.
CPR, или C-реактивный белок — это маркер воспаления, значение которого при острой бактериальной инфекции повышается намного быстрее, чем при вирусной.
Для анализа требуется всего одна капля крови, которая берется путем минимального прокола пальца. В течение нескольких минут специальный прибор показывает результат измерения. При инфекции показатель поднимается до значения от пяти до десяти миллиграммов на литр.
В этом случае ситуация для многих родителей выглядит угнетающе. Они держат на руках больного, температурящего ребенка, который вызывает острую жалость, и затем приходит подтверждение «объективного» теста, что в организме ребенка, очевидно, идет сильное воспаление.
И опять-таки врач, основываясь на научной методике, уверен в правильном решении, назначая антибиотик. Даже если родители критически настроены по отношению к антибиотикам, в этом случае они, конечно же, возьмут рецепт. Диагноз «бактериальная инфекция» звучит слишком страшно, чтобы противиться врачебным рекомендациям.
БОРЬБА С ПОЖАРНЫМИ
А что же представляет собой этот C-реактивный белок? C-реактивные белки (CRP) вырабатываются в печени, а затем высвобождаются в кровь. Свое название они получили в 1930 г., когда их первооткрыватели заметили, что белки атакуют пневмококки, связывая их так называемым C-полисахаридом и затем растворяя их с помощью ионов кальция.
CRP не только связываются с бактериями, но также участвуют в процессе переработки мертвых и умирающих клеток. Они контактируют с фагоцитами и контролируют некоторые другие важные механизмы неспецифической иммунной системы. Как только в организме появляются сигналы развития инфекции, печень выделяет большое количество белков в течение нескольких часов.
Обычно этот процесс идет намного быстрее, чем развитие лихорадочного состояния. Короче говоря, CRP — это «пожарные» нашей иммунной системы, которые интенсивно участвуют в процессе излечения болезни.
У детей этот процесс функционирует особенно хорошо, и при целом ряде банальных инфекций уровень C-реактивных белков быстро растет.
Однако здесь метод измерения может сыграть с нами злую шутку. Казалось бы, если высокий уровень CRP показывает, что иммунная система функционирует прекрасно и готова справиться с болезнью самостоятельно, зачем назначать антибиотики?
Но этот метод не всегда безупречен. Так, например, иногда очень серьезные менингококковые инфекции изначально вызывают только низкий CRP-ответ.
В качестве обоснования для этого теста часто упоминается, что в результате его назначают меньшее количество антибиотиков.
Руне Аабенхус и его сотрудники из Копенгагенского университета решили это проверить и по заказу независимой Кокрановской группы провели исследование случаев, в которых тест CRP использовался при респираторных инфекциях.
При этом действительно оказалось, что врачи общей практики, которые использовали тест-устройство, назначали на 22% меньше антибиотиков, чем их коллеги, выписывавшие рецепты только на основании собственного опыта. На худой конец.
Конечно, из-за высокого уровня CRP люди чаще госпитализируются. Но каких-то измеримых эффектов ускорения процесса выздоровления не было ни в том, ни в другом случае. Это и неудивительно, учитывая, что многочисленные исследования показали: дети после респираторных инфекций быстро восстанавливаются как с антибиотиками, так и без них.
КТО ВЫПОЛНЯЕТ НАЗНАЧЕНИЯ?
Как своевольно реагируют на врачебные рекомендации пациенты или их родители, показывает австрийское исследование, проведенное департаментом семейной медицины Венского университета.
Руководитель проекта Катрин Хофман сотрудничала с 30 врачами общей практики, которые на протяжении по меньшей мере 2,5 лет документировали результаты своих тестов на CRP и назначаемые в соответствии с ними лекарственные средства.
Значения CRP были разделены на три группы: при нормальных уровнях антибиотики были назначены только в 9,2% случаев, при слегка повышенном уровне — в 71,7%, при сильно повышенном — в 98,7% случаев.
Таким образом, решение врачей зависело в основном от того, какой результат выдавал прибор.
Их подопечные, однако, были довольно беспокойными. Хофман проанализировала, сколько из рецептов было фактически выкуплено позже в аптеках, и обнаружила, что в группах с нормальным результатом тестов и ограниченным назначением антибиотиков не 9,2%, а все-таки 30,8% каким-то образом смогли добыть себе рецепт. Скорее всего, обратившись к другому, более сговорчивому врачу.
Интересно, что в противоположном случае происходило такое же явление: 36% родителей, у детей которых оказалось высокое значение CRP, и им был выписан рецепт, не забирали антибиотики в аптеке.
По номерам страховых полисов Хофман проверила, к каким последствиям это привело.
«Особенно интересным было то, — пишет она в своем отчете, — что ни один из этих пациентов не обратился позднее в больницу».
То, что они не последовали рекомендациям врачей, не имело никаких серьезных последствий.
Влияние родителей на употребление антибиотиков воистину огромно. В одном шведском исследовании был проведен опрос родителей по поводу их отношения к инфекционным заболеваниям.
Чем выше был уровень их тревожности, тем чаще они оказывались с детьми в кабинете врача с целью обследования, и тем чаще их дети казались им больными, даже если у них не было температуры или других объективных причин для тревоги. А если эти родители еще и были положительно настроены к антибиотикам, то врачи соответственно выписывали их значительно чаще.
опубликовано econet.ru. Если у вас возникли вопросы по этой теме, задайте их специалистам и читателям нашего проекта здесь
P.S. И помните, всего лишь изменяя свое сознание - мы вместе изменяем мир! © econet
Источник: https://econet.kz/
Понравилась статья? Напишите свое мнение в комментариях.Подпишитесь на наш ФБ: , чтобы видеть ЛУЧШИЕ материалы у себя в ленте!

Добавить комментарий