Инфекционный мононуклеоз «маскируется» под острые вирусные заболевания
Инфекционный мононуклеоз имеет и свои специфические симптомы. На 4—5-й день болезни начинают увеличиваться лимфатические узлы на шее и затылке (лимфаденопатия)
Что кроется за диагнозом инфекционный мононуклеоз, какое течение болезни и в какой реабилитации нуждается человек для ускорения процесса выздоровления.
Инфекционный мононуклеоз: симптомы, диагностика и лечение
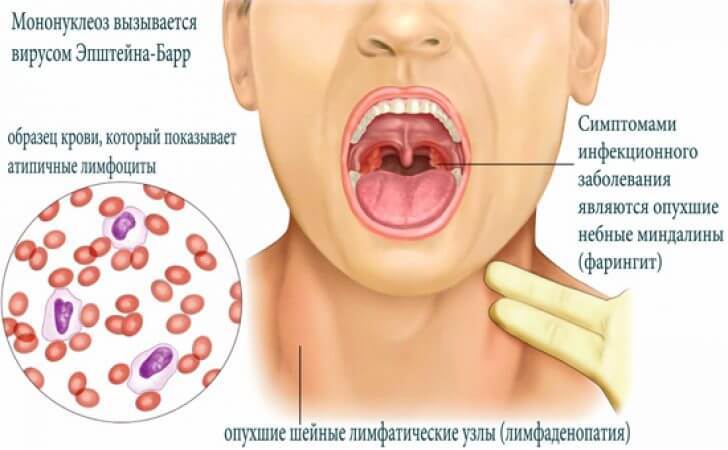
Инфекционный мононуклеоз является вирусной инфекцией. Эту болезнь вызывает вирус Эпштейна-Барр.
Заболевание было известно давно — еще с XIX века. Известный педиатр Филатов описал его, как лихорадку с увеличением лимфатических узлов. Но о том, что к этой болезни причастен вирус, стало известно относительно недавно — в 1968 году, благодаря открытию, которое сделали ученые Михаэл Эпштейн и Ивона Барр.
Вирус Эпштейна-Барр относится к герпесной группе. У большинства людей складывается представление, что поражение герпесными вирусами обязательно проявляется пузырьками на губах, язвочками на слизистой носа. Однако инфекционный мононуклеоз имеет другие признаки: повышение температуры тела, общая слабость, мышечная боль и др.
В первые дни состояние больного очень напоминает картину острых вирусных заболеваний (ОРЗ). Кроме упомянутых, при инфекционном мононуклеозе характерны и другие симптомы, свойственные для ОРВИ: заложенность носа, боль и покраснение в горле, увеличение миндалин, иногда из-за этого может утрудняться дыхание. Бывает, что на миндалинах появляется бело-желтый налет, похожий на гнойный. Повышенная температура тела может держаться 7—10 суток, а иногда и дольше. Иногда она достигает выше 38 градусов, иногда бывает субфебрильной — 37—37,5 градуса.
У небольшого количества больных наблюдаются высыпания на коже, как при кори, а иногда мелкоточечные — геморрагические или как при скарлатине.
Мы в ВКОНТАКТЕ! Подписывайтесь!
УВЕЛИЧЕНИЕ ЗАТЫЛОЧНЫХ ЛИМФОУЗЛОВ И ПЕЧЕНИ — ГЛАВНЫЕ ПРИЗНАКИ ЗАБОЛЕВАНИЯ
Однако инфекционный мононуклеоз имеет и свои специфические симптомы.
На 4—5-й день болезни начинают увеличиваться лимфатические узлы на шее и затылке (лимфаденопатия) — это главный признак этого заболевания. В некоторых случаях лимфоузлы могут увеличиваться и на других региональных участках тела: над ключицами, под мышками.
Другим специфическим симптомом является увеличение печени и селезенки. Иногда увеличиваются и лимфатические узлы в брюшной полости, вследствие чего возникает боль в животе.
В большинстве случаев увеличение печени не вызывает воспалительных процессов и болевого синдрома.
Но иногда может возникнуть гепатит (воспаление печени), что вызывает и болезненные ощущения, и нарушения функций печени.
КЛИНИЧЕСКИЕ СИМПТОМЫ ПОДТВЕРЖДАЮТ ЛАБОРАТОРНЫМИ АНАЛИЗАМИ
Клинические проявления инфекционного мононуклеоза подтверждают лабораторными анализами. В частности, анализом крови: в большинстве случаев он показывает увеличение по сравнению с нормой количества лейкоцитов за счет лимфоцитов (клетки крови, которые обеспечивают клеточный иммунитет), у некоторых, довольно редко, — уменьшение количества лимфоцитов.
Кроме того, появляются характерные для этой болезни мононуклеары — крупные клетки, окрашенные в яркий фиолетовый цвет, которые хорошо видны под микроскопом.
Подтвердить диагноз инфекционного мононуклеоза можно с помощью анализа на определение наличия в крови антител против этого вируса. В острый период заболевания диагностируют «свежие» антитела — иммуноглобулины М. А после перенесенной болезни — «антитела памяти» — иммуноглобулины G, которые могут сохраняться в человеке на протяжении всей жизни.
КАКИМ ОБРАЗОМ ПРОИСХОДИТ ЗАРАЖЕНИЕ ВИРУСОМ ЭПШТЕЙНА-БАРР?
Инфекционный мононуклеоз развивается из-за попадания в организм вируса Эпштейна-Барр. Чаще всего он передается от одного человека к другому воздушно-капельным путем. Когда человек кашляет, чихает, он с частичками слюны может попадать на слизистые оболочки дыхательных путей человека, находящегося рядом. Это может произойти и во время пользования одной посудой или полотенцем с человеком-вирусоносителем.
Кроме того, вирус Эпштейна-Барр передается половым путем и через кровь. Известны случаи передачи вируса внутриутробно — от матери к ребенку, но это бывает очень редко.
Насколько распространенным является вирус Эпштейна-Барр среди населения? На сегодняшний день известно, что носителями этого вируса является подавляющее большинство людей. По некоторым научным данным, — от 90 до 100 процентов населения.
Вирус живет внутри клеток. Когда его количество в организме небольшое, человек не болеет. Но в случае переохлаждения, обессиливания, стрессовых ситуаций ослабляются защитные функции организма, вирус активизируется, размножается и вызывает болезнь.
КАК ЛЕЧИТЬ ИНФЕКЦИОННЫЙ МОНОНУКЛЕОЗ
Прежде всего, нужно обеспечить больному постельный режим и много питья. Нужно и симптоматическое лечение.
В частности, при высокой температуре (выше 38,5°С) применяют жаропонижающие средства, заложенности носа — капли для улучшения дыхания, покраснении горла и увеличении миндалин — противовоспалительное полоскание.
Одним из наилучших средств для горла считаем запаренную ромашку лекарственную (1 ст. л. без верха на 1 стакан кипятка).
С этой целью применяют и настой зверобоя, а также аптечные средства. Полоскать горло нужно как можно чаще. Детям старшего возраста и взрослым можно использовать сосательные препараты, в частности, изготовленные на основе исландского мха и других растений.
Если боль в горле острая, а миндалины покрыты большим слоем налета, вероятно, что к вирусу присоединилась еще и бактериальная инфекция. В этом случае применяют антибиотики. Но это можно делать только по назначению врача, потому что не все препараты подойдут для лечения этой болезни.
К примеру, не годятся медикаменты пенициллинового ряда. В тяжелых случаях (высокая температура, выраженные симптомы интоксикации) врач может назначить гормональные препараты. Но лечение таких больных происходит в стационарном отделении больничного учреждения.
Подписывайтесь! Мы в Одноклассниках!
ПЕЧЕНИ — ОСОБОЕ ВНИМАНИЕ
Во время болезни и на протяжении некоторого времени после выздоровления нужно избегать физических нагрузок. Прежде всего, это связано с увеличением печени и селезенки, которые плохо будут переносить резкие движения и физические перегрузки: может возникать боль, в медицинской литературе описаны случаи разрыва селезенки. Щадящего физического режима нужно придерживаться 2—3 месяца, пока увеличенные органы не вернутся к норме.
Чтобы помочь организму восстановиться после болезни, важно придерживаться диетического питания. То есть, предпочтение отдать вареной и тушеной пищи, а жареные, острые, копченые блюда, консервированные продукты исключаются из рациона.
В тех случаях, когда вследствие инфекционного мононуклеоза развивается гепатит, нужна длительная диета, а также употребление желчегонных средств и гепатопротекторных препаратов, которые назначит врач.
После перенесенного инфекционного мононуклеоза целесообразно придерживаться диетического питания в течение года, особенно, если были проблемы с печенью и нарушением ее функций.
Кроме того, хорошо принимать травяные средства, имеющие гепатопротекторные (защищают печень) и желчегонное действие.
К примеру, это может быть утренний чай из шиповника или смеси растений: зверобой, ромашка, шиповник.
Действенным будет прием масла расторопши: утром натощак детям по 1 ч. л., взрослым по 2 ч. л. в течение 2—4 недель. Можно применять аптечные препараты, изготовленные на основе растений, имеющих такое же действие.
Если после перенесенной болезни наблюдаются дискинетические явления желчевыводящей системы (нарушение подвижности), хорошо попить 2—3 недели минеральные воды в теплом виде. Их подбирают в зависимости от кислотности желудка.
Детям, которые переболели инфекционным мононуклеозом, целесообразно в течение года не делать никаких прививок, чтобы не причинять дополнительной нагрузки иммунной системе, которая и так пострадала во время болезни.
А еще в течение нескольких недель после болезни следует избегать общения с больными, так как любая новая инфекция, попавшая в ослабленный организм, отсрочит его восстановление после болезни.
А здоровое питание с достаточным количеством живой пищи (овощей и фруктов), витаминотерапия, соблюдение режима труда и отдыха помогут полностью вернуть здоровье.опубликовано econet
Автор: Александра Васильевна Тяжка, профессор, заведующая кафедрой педиатрии
P.S. И помните, всего лишь изменяя свое потребление - мы вместе изменяем мир! © econet
Источник: https://econet.kz/
Подпишитесь на наш ФБ: , чтобы видеть ЛУЧШИЕ материалы у себя в ленте!


Добавить комментарий